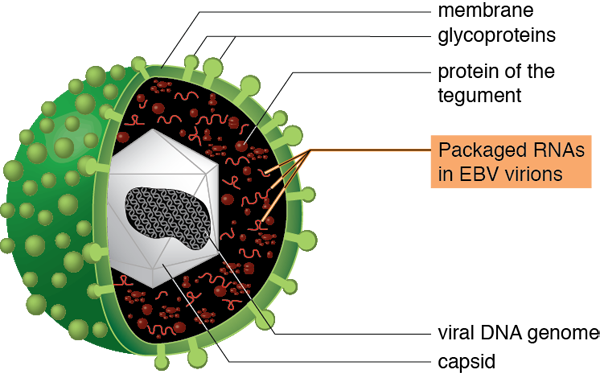
1. Vai trò của nhiễm virus Epstain-Barr trong bệnh sinh của ung thư vòm mũi họng:
Ung thư vòm mũi họng liên quan mật thiết với nhiễm virus EBV. Người ta đã phát hiện được bộ gen của virus EBV trong hầu hết các tế bào của khối ung thư vòm mũi họng. Loại mô bệnh học chủ yếu của UTVMH ở các vùng dịch chủ yếu là ung thư vòm thể không biệt hoá, đây là loại liên quan đến nhiễm EBV. Điều đáng lưu ý là EBV hiếm khi được phát hiện ở các ung thư biểu mô tế bào vảy xuất hiện ở vùng đầu cổ hay ở các tế bào biểu mô không phải ung thư, ngay cả vùng lân cận UTVMH. Bởi thế, EBV là một dấu ấn sinh học tuyệt vời để chẩn đoán UTVMH. Phát hiện các bản sao RNA không mã hoá EBER1 và EBER2 trong tổ chức sinh thiết đã được sử dụng thường quy để chẩn đoán UTVMH trong lâm sàng .
EBV thuộc họ gamma herpesvirus, họ này bao gồm cả virus liên quan đến u sarcoma Kaposi (KSHV), là virus liên quan nhiều hơn đến các bệnh thiếu hụt miễn dịch. Virus EBV có khả năng gây nhiễm phần lớn quần thể người trên toàn thế giới (<90%) và nó cũng là virus liên quan đến khối u ở người được xác định đầu tiên. EBV có ái lực kép, có thể gây nhiễm đồng thời cả tế bào lympho B và tế bào biểu mô, trong đó khả năng gây nhiễm hiệu quả nhất đối với tế bào lympho B, chứ không phải các tế bào biểu mô. Tế bào lympho B bị nhiễm virus ở trạng thái tiềm được cho là nguồn dự trữ EBV, những virus ở dạng tiềm này sẽ được hoạt hoá trở lại trạng thái ly giải khi có kích thích để tạo ra các virus có khả năng gây nhiễm. Việc gây nhiễm tế bào lympho B thông qua thụ cảm thể bổ thể typ 2 (CR2) ở trên màng tế bào. Nhiễm EBV ở trẻ sơ sinh và trẻ em thường không có triệu chứng nhưng ở người lớn sẽ gây ra tăng bạch cầu đơn nhân do nhiễm virus (sốt tuyến – glandular fever) bao gồm tăng sinh tổ chức lympho. Triệu chứng bao gồm sốt, đau họng và mệt mỏi. Ở người khoẻ mạnh với hệ thống miễn dịch bình thường tăng sinh tổ chức lympho là quá trình tự giới hạn và cuối cùng sẽ thuyên giảm (subside). Sau đó EBV thiết lập tình trạng nhiễm virus lâu dài trong cơ thể và thường là không có triệu chứng. Tuy nhiên, quá trình tăng sinh lympho sẽ diễn ra nếu chức năng miễn dịch bị suy yếu, chẳng hạn ở bệnh nhân sau ghép và bệnh nhân nhiễm HIV.
Khả năng gây ung thư của EBV được ghi nhận đầu tiên ở ung thư hạch Burkitt, một loại ung thư đặc biệt phổ biến ở trẻ em châu Phi. Bên cạnh ung thư hạch Burkitt, người ta còn thấy nhiễm EBV trong nhiều bệnh lý ác tính khác ở người, bao gồm các ung thư máu và bạch huyết như bệnh Hodgkin, ung thư hạch tế bào T, ung thư hạch tế bào NK và các ung thư biểu mô, như ung thư vòm mũi họng và ung thư dạ dày. Mặc dù nhiễm EBV rất phổ biến, quá trình sinh ung thư chỉ xảy ra ở một phần nhỏ trong số những người bị nhiễm . Bên cạnh EBV, bệnh nguyên của UTVMH còn có sự tham gia của những yếu tố khác như căn nguyên di truyền và chế độ ăn uống.
Do liên quan mật thiết với nhiễm EBV nên các bệnh nhân UTVMH thường xuất hiện kháng thể IgA đặc hiệu với kháng nguyên vỏ protein của virus ở trạng thái ly giải (VCA) và kháng nguyên sớm (EA). Phát hiện kháng thể IgA đặc hiệu EBV VCA trong huyết tương là một trong những công cụ chẩn đoán quan trọng trong bệnh UTVMH và đã được sử dụng rộng rãi để sàng lọc phát hiện sớm UTVMH ở các quần thể có nguy cơ cao. Mặc dù xét nghiệm miễn dịch huyết thanh phát hiện EBV đã được sử dụng rộng rãi làm dấu ấn của UTVMH, độ nhạy và độ đặc hiệu của xét nghiệm này chưa đáp ứng được yêu cầu thực tế lâm sàng và vẫn cần được tiếp tục phát triển. Bên cạnh đó, các xét nghiệm miễn dịch huyết thanh này rất hạn chế trong theo dõi điều trị vì hiệu giá kháng thể thường thay đổi rất ít kể cả sau khi điều trị ổn định. Mặc dù có nhiều nghiên cứu đã tiến hành so sánh sự khác nhau của các kháng thể đặc hiệu EBV giữa bệnh nhân UTVMH với những người không bị UTVMH, nhưng hiện vẫn chưa có một xét nghiệm huyết thanh đặc hiệu nào được sử dụng để sàng lọc một cách tin cậy bệnh UTVMH. Dường như tình trạng mang virus và sự hoạt hoá không thường xuyên của EBV ở những người nhiễm không triệu chứng trong cộng đồng dân cư đã tạo ra nồng độ kháng thể đặc hiệu EBV đáng kể ở một số người không bị UTVMH, là những người không bị bệnh nhiều năm sau đó. Việc xác định phổ kháng thể đặc hiệu đối với UTVMH để có thể ứng dụng được trên lâm sàng hiện còn gặp khó khăn.
2. Phát hiện mang tính đột phá về DNA-EBV lưu hành trong máu ngoại vi của bệnh nhân UTVMH:
Năm 1998, Mutirangura và CS đã phát hiện được DNA của EBV (DNA-EBV) lưu hành trong máu ngoại vi của các bệnh nhân bị UTVMH. Trong khi đó, dấu ấn này không hề xuất hiện ở toàn bộ 82 đối tượng của nhóm chứng khoẻ mạnh, mặc dù có tới 95% số đối tượng trong nhóm chứng khoẻ mạnh này đã từng bị nhiễm EBV. Như vậy, các virus EBV gây nhiễm các tế bào lympho B ở thể tiềm có thể đã không giải phóng DNA-EBV tự do ra huyết tương và bởi thế không gây ra hiện tượng dương tính giả. Phát hiện này là một bước đột phá quan trọng, cho thấy DNA-EBV trong huyết tương là dấu ấn rất đặc hiệu của UTVMH. Tuy nhiên, độ nhạy phát hiện UTVMH đạt được trong nghiên cứu này còn khá thấp, DNA-EBV chỉ được phát hiện ở 31% (13/42) số bệnh nhân UTVMH, nên quy trình này chưa phù hợp để ứng dụng trên lâm sàng. Chỉ một năm sau đó, Lo và CS đã thay thế phương pháp PCR thường bằng phương pháp PCR realtime để nâng cao độ nhạy phát hiện DNA-EBV tự do lưu hành trong máu ngoại vi. Kết quả là đã phát hiện được DNA-EBV ở 96% (55/57) trong số bệnh nhân UTVMH và 7% (3/43) trong số các đối tượng nhóm chứng khoẻ mạnh. Các nghiên cứu sau đó chỉ ra rằng độ nhạy của quy trình PCR realtime phát hiện UTVMH giai đoạn muộn có thể lên tới 98%; trong khi đó trên cùng nhóm bệnh nhân độ nhạy của xét nghiệm huyết thanh miễn dịch đặc hiệu VCA-IgA chỉ đạt được 85%. Độ chính xác ưu việt hơn hẳn của DNA-EBV so với xét nghiệm huyết thanh miễn dịch VCA-IgA cũng đã được các nhóm nghiên cứu khác nhau tái khẳng định. Nhờ vào độ nhạy và độ đặc hiệu rất cao, DNA-EBV huyết tương đã trở thành dấu ấn sinh học hữu ích và rất tiềm năng trong bệnh UTVMH và đã nhanh chóng được áp dụng trong công tác nghiên cứu và lâm sàng quản lý bệnh nhân UTVMH. Tuy nhiên, hiện vẫn chưa có xét nghiệm DNA-EBV chuẩn hoá nào được sử dụng để chẩn đoán UTVMH trên lâm sàng. Các báo cáo cho thấy dấu ấn DNA-EBV được phát hiện với các nồng độ khác nhau ở bệnh nhân được chẩn đoán UTVMH khi sử các quy trình PCR định lượng khác nhau, gây trở ngại khi sử dụng dấu ấn DNA-EBV trong các ứng dụng lâm sàng. Nguồn gốc của DNA-EBV trong huyết tương hiện vẫn chưa rõ ràng, mặc dù người ta nêu ra giả thuyết rằng DNA-EBV tự do có nguồn gốc từ các tế bào UTVMH bị chết theo chương trình và lưu hành trong hệ thống tuần hoàn của bệnh nhân. Mặc dù vậy, nguồn vật chất di truyền của virus liên quan đến UTVMH này vẫn là dấu ấn của UTVMH được quan tâm nhiều bên cạnh các kháng thể đặc hiệu với protein của EBV.
TS HỒ HỮU THỌ

